Melanoma, come identificare i nei sospetti
Il melanoma rappresenta il tumore cutaneo più aggressivo e potenzialmente letale, originando dai melanociti, le cellule responsabili della produzione di melanina. Nonostante costituisca solo il 4% di tutti i tumori della pelle, il melanoma è responsabile dell’80% dei decessi per neoplasie cutanee. La sua incidenza è in costante aumento in tutto il mondo, rendendo fondamentale la conoscenza dei fattori di rischio, dei sintomi d’esordio e delle strategie di prevenzione. La diagnosi precoce rappresenta l’arma più efficace contro questa neoplasia, potendo fare la differenza tra guarigione completa e prognosi infausta.
Che cos’è il melanoma
Il melanoma è una neoplasia maligna che origina dalla trasformazione neoplastica dei melanociti, cellule specializzate nella produzione di melanina, il pigmento che conferisce colore alla pelle, ai capelli e agli occhi. Questi melanociti si trovano principalmente nell’epidermide, ma possono essere presenti anche in altre sedi come occhi, mucose e sistema nervoso centrale.
A differenza di altri tumori cutanei come il carcinoma basocellulare o spinocellulare, il melanoma ha una spiccata tendenza a metastatizzare precocemente attraverso il sistema linfatico e circolatorio. Questa caratteristica biologica rende il melanoma particolarmente insidioso, poiché anche lesioni apparentemente piccole possono aver già disseminato cellule tumorali in organi distanti.
Il melanoma può svilupparsi su pelle apparentemente normale (melanoma de novo) o, più frequentemente, da un nevo preesistente che subisce trasformazione maligna. La velocità di crescita e la capacità metastatica variano considerevolmente tra i diversi sottotipi istologici, ma tutti richiedono un approccio diagnostico e terapeutico tempestivo.
Come ci si accorge di avere un melanoma
Riconoscere precocemente un melanoma è cruciale per la prognosi, poiché la sopravvivenza è strettamente correlata allo spessore della lesione al momento della diagnosi.
Regola ABCDE
La regola ABCDE rappresenta uno strumento mnemonico fondamentale per identificare lesioni sospette.

A – Asimmetria: una metà del neo è diversa dall’altra metà
B – Bordi: margini irregolari, frastagliati, indistinti o sfumati
C – Colore: presenza di più colori nella stessa lesione (nero, marrone, rosso, blu, bianco)
D – Dimensione: diametro superiore a 6 mm (dimensione di una matita)
E – Evoluzione: cambiamenti di forma, dimensione, colore, elevazione o nuovi sintomi
Segni di allarme
Altri segnali d’allarme che dovrebbero destare preoccupazione:
- comparsa di un nuovo neo dopo i 30 anni di età
- sanguinamento spontaneo di una lesione pigmentata
- prurito persistente localizzato su un neo
- formazione di croste o ulcerazioni
- alone infiammatorio attorno alla lesione
- satellitosi (piccole lesioni pigmentate attorno al neo principale)
Auto-esame della pelle
L’autoesame cutaneo mensile permette di identificare precocemente cambiamenti sospetti:
- esaminare tutto il corpo in ambiente ben illuminato
- utilizzare uno specchio per visualizzare aree difficilmente visibili
- coinvolgere un familiare per controllare schiena e cuoio capelluto
- fotografare nevi sospetti per monitorarne l’evoluzione
- prestare attenzione particolare alle aree fotoesposte
Varianti atipiche
Esistono forme atipiche di melanoma più difficili da riconoscere:
- melanoma amelanotico: privo di pigmentazione, spesso rosato
- melanoma nodulare: crescita rapida in altezza piuttosto che in larghezza
- melanoma ungueale: banda scura sotto l’unghia, spesso scambiato per ematoma
- melanoma delle mucose: localizzato in bocca, naso, genitali
Che sintomi dà il melanoma
Il melanoma nelle fasi iniziali è spesso asintomatico, rendendo cruciale la valutazione visiva delle caratteristiche morfologiche della lesione.
Sintomi precoci
I primi sintomi del melanoma possono essere molto sottili:
- modificazioni di un neo preesistente in termini di forma, colore o dimensione
- comparsa di una nuova lesione pigmentata con caratteristiche atipiche
- sensazione di tensione o fastidio localizzato
- leggero prurito intermittente sulla lesione
Sintomi intermedi
Con la progressione della malattia possono comparire:
- prurito persistente e intenso localizzato sul neo
- dolore spontaneo o alla pressione
- sanguinamento anche in seguito a traumi minimi
- formazione di croste che si staccano e si riformano
- essudazione o secrezioni dalla lesione
Sintomi avanzati
Nelle fasi più avanzate il melanoma può causare:
- ulcerazione con perdita di sostanza cutanea
- indurimento e ispessimento della lesione
- satellitosi con formazione di noduli pigmentati circostanti
- linfangite con strie rosse che partono dalla lesione
- linfonodi ingrossati nelle stazioni di drenaggio
Sintomi sistemici
La disseminazione metastatica può causare:
- astenia e perdita di peso involontaria
- dolore osseo in caso di metastasi scheletriche
- difficoltà respiratorie per metastasi polmonari
- sintomi neurologici per metastasi cerebrali
- dolore addominale per metastasi epatiche
Fattori di rischio per il melanoma
Diversi fattori di rischio aumentano la probabilità di sviluppare un melanoma, alcuni modificabili e altri costituzionali.
Fattori costituzionali
I fattori non modificabili includono:
- fototipo chiaro (pelle, capelli e occhi chiari)
- presenza di numerosi nevi (oltre 50-100 nevi comuni)
- nevi atipici o sindrome del nevo displastico
- storia familiare di melanoma (5-10% dei casi)
- predisposizione genetica (mutazioni CDKN2A, CDK4)
- età avanzata (incidenza aumenta con l’età)
Fattori ambientali
I fattori modificabili comprendono:
- esposizione solare intensa e intermittente
- ustioni solari gravi, specialmente durante l’infanzia
- utilizzo di lettini abbronzanti prima dei 30 anni
- esposizione professionale a radiazioni UV
- residenza in aree ad alta intensità UV
Fattori comportamentali
Alcuni comportamenti aumentano il rischio:
- esposizione solare ricreazionale intensa e sporadica
- mancato utilizzo di protezioni solari adeguate
- pratiche di abbronzatura artificiale
- scarsa attenzione ai cambiamenti cutanei
- ritardo nella consultazione medica per lesioni sospette
Quanto è grave un melanoma
La gravità del melanoma dipende principalmente dallo stadio al momento della diagnosi, determinato da spessore, ulcerazione e presenza di metastasi.
Classificazione prognostica
La stadiazione segue il sistema TNM.
Fattori prognostici
Spessore di Breslow:
- ≤1 mm: prognosi eccellente
- 1-2 mm: buona prognosi
- 2-4 mm: prognosi intermedia
- 4 mm: prognosi riservata
Ulcerazione:
- presenza indica comportamento più aggressivo
- influenza negativamente la prognosi
- richiede stadiazione più accurata
Indice mitotico:
- numero di mitosi per mm²
- marker di attività proliferativa
- correlato con rischio metastatico
Il melanoma è curabile
La curabilità del melanoma dipende fondamentalmente dalla precocità della diagnosi e dall’adeguatezza del trattamento.
Melanoma in fase precoce
Per i melanomi diagnosticati precocemente:
- tasso di guarigione superiore al 95% negli stadi I-II
- escissione chirurgica completa è spesso curativa
- controlli periodici per monitorare recidive
- prognosi eccellente se asportato completamente
- ritorno alla vita normale nella maggior parte dei casi
Melanoma localmente avanzato
Nei casi di malattia regionale:
- chirurgia estesa con linfadenectomia
- terapie adiuvanti (immunoterapia, terapie target)
- controllo della malattia possibile in molti casi
- sopravvivenza significativa anche negli stadi III
- qualità di vita generalmente mantenuta
Melanoma metastatico
Per la malattia avanzata:
- terapie innovative hanno migliorato la prognosi
- immunoterapia con risultati duraturi nel 20-40% dei pazienti
- terapie mirate per mutazioni specifiche (BRAF, MEK)
- combinazioni terapeutiche sempre più efficaci
- controllo a lungo termine possibile in sottogruppi selezionati
Fattori che influenzano la curabilità
La possibilità di guarigione dipende da:
- tempestività della diagnosi (fattore più importante)
- completezza dell’asportazione chirurgica iniziale
- caratteristiche biologiche del tumore
- risposta alle terapie sistemiche
- condizioni generali del paziente
Diagnosi del melanoma
La diagnosi di melanoma richiede un approccio sistematico che combina valutazione clinica, dermatoscopia ed esame istologico.
Visita dermatologica
La valutazione specialistica comprende:
- anamnesi dettagliata per fattori di rischio
- esame clinico completo di tutta la superficie cutanea
- dermatoscopia per l’analisi delle strutture morfologiche
- fotografia digitale per il monitoraggio nel tempo
- mappatura dei nevi nei soggetti a rischio elevato
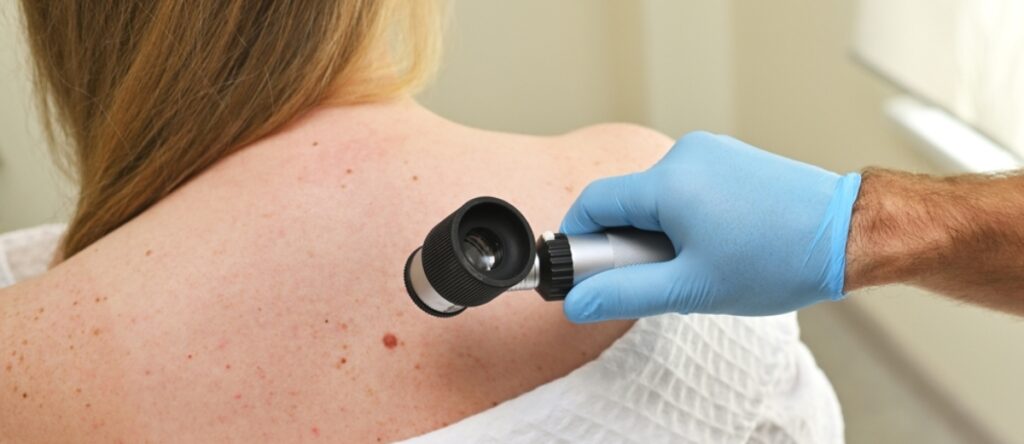
Dermatoscopia
La dermatoscopia permette di valutare:
- pattern architetturali della lesione
- strutture specifiche (reticolo pigmentario, globuli, strie)
- vascolarizzazione anomala
- aree di regressione o depigmentazione
- asimmetria nelle strutture dermatoscopiche
Biopsia diagnostica
La conferma istologica è sempre necessaria:
- biopsia escissionale (gold standard)
- biopsia incisionale solo in casi selezionati
- esame istologico con valutazione di spessore, ulcerazione, indice mitotico
- immunoistochimica per casi dubbi
- biologia molecolare per caratterizzazione genetica
Trattamento del melanoma
Il trattamento del melanoma è multidisciplinare e personalizzato in base allo stadio, alle caratteristiche del tumore e alle condizioni del paziente.
Trattamento chirurgico
La chirurgia rimane il trattamento di prima scelta.
Escissione locale allargata:
- margini di sicurezza basati sullo spessore
- 0.5-1 cm per melanomi in situ
- 1-2 cm per melanomi invasivi
- chiusura diretta o con lembi/innesti
Biopsia del linfonodo sentinella:
- indicata per melanomi >1 mm di spessore
- identifica micrometastasi linfonodali
- guida la stadiazione e la prognosi
- evita linfadenectomie non necessarie
Terapie sistemiche
Immunoterapia:
- inibitori dei checkpoint (anti-PD-1, anti-CTLA-4)
- attivazione del sistema immunitario contro il tumore
- risposte durature nel 20-40% dei pazienti
- utilizzo in adiuvante e metastatico
Terapie target:
- inibitori BRAF (dabrafenib, vemurafenib) per mutazioni BRAF
- inibitori MEK in combinazione
- risposte rapide ma spesso transitorie
- resistenza acquisita frequente
Chemioterapia:
- ruolo limitato nell’era dell’immunoterapia
- dacarbazina, temozolomide
- utilizzo in casi selezionati
- combinazioni con nuovi farmaci
Prevenzione e follow-up
La prevenzione e il monitoraggio comprendono:
- protezione solare rigorosa per tutta la vita
- autoesame cutaneo mensile
- controlli dermatologici regolari (ogni 3-6 mesi)
- imaging di stadiazione secondo protocolli
- educazione del paziente sui segnali d’allarme
Possibili manifestazioni correlate ai trattamenti del melanoma possono includere eruzioni cutanee da farmaci immunoterapici, che richiedono attenta valutazione specialistica.
Il melanoma rappresenta una sfida oncologica complessa, ma i progressi nella diagnosi precoce e nelle terapie innovative hanno significativamente migliorato la prognosi. La prevenzione attraverso la protezione solare, l’autoesame cutaneo regolare e i controlli dermatologici periodici rimangono gli strumenti più efficaci per combattere questa neoplasia.